관상동맥 스텐트 시술 후 아스피린을 복용 중인 환자가 심장이 아닌 다른 부위 수술을 받을 때, 아스피린을 중단하더라도 주요 합병증 위험이 증가하지 않는다는 국내 다기관 연구 결과가 나왔다.
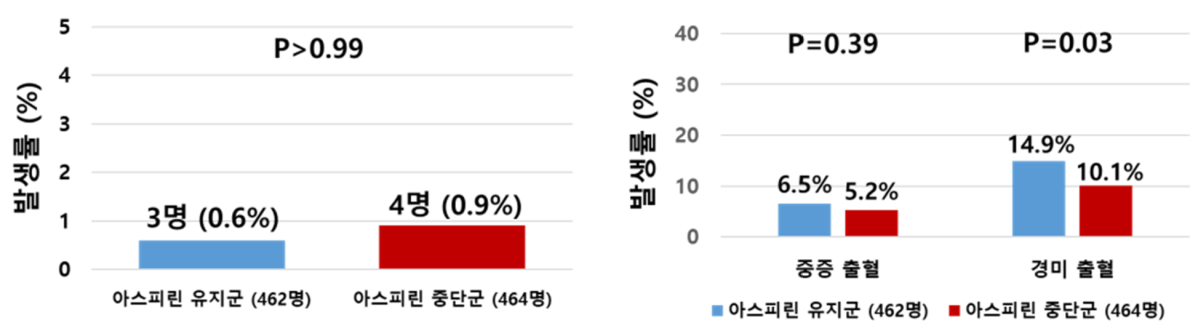
16일 한국보건의료연구원 환자중심의료기술최적화연구사업단(PACEN)에 따르면 안정민 서울아산병원 심장내과 교수가 2017~2024년 전국 30개 의료기관에서 1010명의 환자를 무작위 배정해 분석한 결과, 수술 30일 이내 사망·심근경색·스텐트 혈전증·뇌졸중 발생률은 아스피린 유지군 0.6%, 중단군 0.9%로 유의한 차이가 없었다.
허혈성 심장질환은 심장혈관이 좁아지거나 막히는 국내 주요 사망 원인 중 하나다. 스텐트를 삽입해 혈관을 개통하고 이중항혈소판제를 복용하는 것이 주 치료다.
스텐트 삽입 후 약 20% 환자는 2년 이내 복부‧정형외과‧내시경‧안과‧치과 등 다른 부위의 수술을 받는다. 환자와 의료진은 수술 전 아스피린을 중단해야 할지 여부를 결정하는 데 어려움이 크다. 약을 중단하면 혈전 위험이, 반대로 유지하면 수술 중 출혈 위험이 커질 수 있다는 상반된 우려 때문이다.
현재 국내외 임상진료지침은 출혈 위험이 아주 크지 않다면 아스피린 유지를 권고한다. 반면 실제 현장에서는 수술 전 아스피린 중단이 전제되는 경우가 많아 혼선이 반복됐다.
이번 연구는 스텐트 삽입 12개월 후 다른 수술을 받고자 하는 환자를 대상으로 아스피린 유지와 중단에 따른 주요 합병증 발생 빈도를 비교한 것으로, 두 방법 모두 임상적으로 허용 가능한 선택지임을 확인했다. 다만 아스피린을 계속 복용한 환자에서 경미한 출혈이 증가하는 경향이 있었다.
진료현장에서는 다양한 상황에서 혈전을 예방하기 위해 항혈소판제 등이 사용되고 있다. 이번 연구결과는 이런 환자에서 수술이 필요한 경우, 아스피린과 같은 약제의 중단 여부를 결정하는 데 필요한 양질의 근거를 생성했다는 점에서 의미가 있다.
또한 연구 결과는 둘 이상의 선택지가 존재해 불확실성이 큰 의료상황에서는 의료진과 환자가 근거와 선호를 함께 고려해 치료 방침을 정하는 ‘공유의사결정(Shared Decision Making)’을 적극적으로 활용할 필요가 있다고 제안한다. 이는 의학적 근거와 전문적 판단, 환자의 선호와 가치를 상호 공유와 숙의를 통해 통합하는 환자참여형 의사결정 모델이다.
이번 연구는 PACEN이 지원한 ‘관상동맥 스텐트를 삽입한 환자에서 비심장성 수술 전후의 항혈소판제 투약 유지 및 중단에 대한 비교평가 연구’를 바탕으로, PACEN 임상적 가치평가(Appraisal)를 통해 결과가 도출됐다.

![탈모 1000만명 시대 해법 논의…이투데이, ‘K-제약바이오포럼 2026’ 개최[자라나라 머리머리]](https://img.etoday.co.kr/crop/140/88/2334070.jpg)
![월급의 시대는 끝났나…삼성전자·SK하이닉스가 갈라놓은 자산격차 [돈의 질서가 바뀐다 下-①]](https://img.etoday.co.kr/crop/140/88/2335625.jpg)

![“급해서 탄 게 아니니까요”…한강버스 탑승한 서울 시민들, ‘여유’ 택했다[가보니]](https://img.etoday.co.kr/crop/140/88/2335532.jpg)


![오전부터 전국 비…수도권 최대 80㎜ [날씨]](https://img.etoday.co.kr/crop/140/88/2335690.jpg)
![다시 움직이는 용산국제업무지구…서울 한복판 ‘마지막 대형 유휴지’ 깨어난다 [서울 복합개발 리포트 ⑱]](https://img.etoday.co.kr/crop/140/88/2335640.jpg)



![마트 치킨은 왜 유독 쌀까? 밖에서 사 먹는 음식이 계속 비싸지는 소름 돋는 이유 [T같은F]](https://i.ytimg.com/vi/hSzVuMJApiM/mqdefault.jpg)





![[BioS]삼성에피스, 파트너 니프로 ‘스텔라라 시밀러’ 日 출시](https://img.etoday.co.kr/crop/85/60/1989772.jpg)


![[BioS]씨어스, 삼성화재와 AI 디지털헬스 공동사업 MOU](https://img.etoday.co.kr/crop/85/60/2335801.jpg)

![애는 엄마가 집에서 봐야 한다고요?…18년 만에 바뀐 인식 [데이터클립]](https://img.etoday.co.kr/crop/300/170/2335576.jpg)
![삼성전자 1분기 직원 평균 월급 1200만 원 [포토]](https://img.etoday.co.kr/crop/300/190/2335643.jpg)